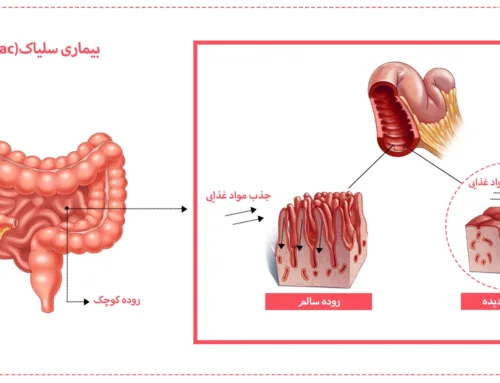
کرون نوعی بیماری التهابی مزمن است که منجر به التهاب و زخم مجرای گوارشی می شود. در اغلب مواقع این بیماری، روده کوچک و ابتدای روده بزرگ را درگیر می کند. هر چند ممکن است این بیماری دیگر بخش های مجرای گوارشی از دهان تا مقعد را نیز درگیر کند. بیماری کرون به آرامی آغاز شده و با گذشت زمان علایم آن بدتر می شود. دوره های عود این بیماری ممکن است چند هفته یا حتی چند سال طول بکشد.
علل بروز و عوامل خطر بیماری کرون
علت اصلی بروز این بیماری ناشناخته است. اما طبق تحقیقات برخی عوامل ذکر شده در ادامه منجر به افزایش احتمال ابتلا به این بیماری می شوند.
- سیستم ایمنی بدن: گاهی سیستم ایمنی بدن اشتباهاً به سلول های سالم دستگاه گوارشی بدن حمله کرده و منجر به بروز التهاب و زخم در مجرای گوارش می شود.
- وراثت: احتمال ابتلا به این بیماری در افرادی که یکی از اعضای درجه اول خانواده مبتلا به کرون یا حامل ژن این بیماری باشد، بیشتر است.
- مصرف سیگار: افرادی که سیگار مصرف می کنند بیشتر در معرض ابتلا به این بیماری هستند.
- رژیم غذایی پر چرب: مصرف مداوم غذاهای پرچرب نیز احتمال ابتلا به این بیماری را افزایش می دهند.
- مصرف برخی داروها: برخی از داروهای ضد بارداری و برخی از انواع داروهای ضد التهابی غیر استروئیدی مانند ایپوبروفن، آسپرین و … احتمال ابتلا به این بیماری را افزایش می دهند.
علایم و نشانه های بیماری کرون
علایم بیماری کرون بستگی به محل درگیری بیماری و میزان التهاب آن دارد. برخی غذاهای خاص و اضطراب منجر به تشدید علایم این بیماری می شوند.
علایم شایع:
- اسهال
- کاهش وزن
- درد و گرفتگی عضلات شکم
دیگر علایم:
- کم خونی
- درد و قرمزی چشم ها
- احساس خستگی
- تب
- درد مفاصل
- حالت تهوع و کاهش اشتها
- ضایعات پوستی قرمز رنگ و حساس
عوارض بیماری کرون
- انسداد مجرای روده باریک: بیماری کرون می تواند منجر به ضخیم شدن دیواره روده باریک، باریک شدن و در نهایت انسداد مجرای آن شود. این انسداد مانع جریان غذا یا مدفوع در روده می شود.
- فیستول: فیستول ها مجراها یا کانال های غیر عادی بین اندام هایی هستند که در حالت عادی باید جدا از هم باشند. گاهی حتی این کانال می تواند منجر به ارتباط غیر عادی یک اندام داخلی به خارج از بدن را منجر شود. التهاب ناشی از بیماری کرون گاهی به خارج از دیواره روده کوچک رسوخ کرده و منجر به ایجاد این کانال های ارتباطی غیر عادی می شود که می توانند منجر به بروز عفونت و التهاب شوند.
- آبسه: هنگامی که التهاب ناشی از بیماری کرون به خارج از روده باریک رسوخ کند می تواند منجر به ایجاد آبسه شود. آبسه ها کیسه هایی دردناک، ورم کرده و پر از چرک می باشند.
- فیشر، شقاق یا زخم مقعد: فیشرها پارگی های کوچک در مقعد شما هستند که می تواند منجر به خارش، درد یا خونریزی شوند.
- زخم: التهاب ناشی از بیماری کرون در هر ناحیه از مجرای گوارشی از دهان تا مقعد می تواند منجر به ایجاد زخم شوند.
- التهاب دیگر بخش های بدن: بیماری کرون می تواند منجر به التهال مفاصل، چشم ها و پوست شود.
- سوء تغذیه: این اتفاق هنگامی رخ می دهد که بدن میزان کافی از ویتامین ها، مواد معدنی و مواد مغذی مورد نیاز بافت ها، اندام ها برای انجام فعالیت های روزمره را دریافت نمی کند.
- سرطان روده: در صورتی که بیماری کرون، روده بزرگ را نیز درگیر کند، احتمال ابتلا به سرطان روده افزایش می یابد. در صورتی که شما پیگیر درمان خود باشید و طبق دستور پزشک در فواصل زمانی تعیین شده کلونوسکپی انجام دهید، احتمال تشخیص به موقع و کنترل سرطان روده را افزایش می دهید.
تشخیص بیماری کرون
پزشک ابتدا با اخذ شرح حال، بررسی سابقه خانوادگی بیماری و معاینه دقیق فیزیکی (بررسی نفخ شکمی و صداهای درون شکم و بررسی وجود احساس درد در ناحیه کبد از روی شکم) اطلاعاتی را به دست می آورد که بر اساس آن ممکن است برخی از آزمایش های تشخیصی زیر را برای شما تجویز کند.
- آزمایش ها:
- آزمایش خون: برای تشخیص کم خونی و التهاب.
- آزمایش مدفوع: برای تشخیص عفونت و وجود خون در مدفوع
- دیگر فرایندهای تشخیصی:
- سی تی اسکن:
در این روش با استفاده از اشعه ایکس و تکنولوژی کامپیوتری، تصاویری از مجرای گوارشی تهیه می شود. گاهی برای افزایش وضوح تصویر مجرای گوارشی به شما نوعی ماده خواراکی بی اثر داده می شود که قبل از تصویر برداری باید آن را بخورید. پزشک با بررسی تصاویر تهیه شده توسط سی تی اسکن قادر به تشخیص بیماری کرون و عوارض حاص از آن، در بدن شما می باشد.
- ام آر آی:
ام آر آی تصاویری از بافت ها و اندام های بدن ارائه می دهد و اغلب برای ارزیابی فیستول های اطراف ناحیه مقعد به کار می رود.
- کولونوسکپی:
یکی از دقیق ترین روش ها برای تشخیص بیماری کرون مشاهده مستقیم درون راست روده (رکتوم)، روده بزرگ (کولون) و روده کوچک (ایلئوم) توسط پزشک می باشد. این فرایند با استفاده از یک لوله انعطاف پذیر، باریک که به انتهایش دوربینی ظریف وصل است (آندوسکوپ، کلونوسکوپ)، صورت می گیرد. این لوله به آرامی در مقعد قرار داده شده و به سمت روده بزرگ (کولون) یا روده کوچک (ایلئوم) هدایت می شود. گاهی نیز بسته به نظر پزشک و وضعیت شما به منظور حفظ آرامش، قبل از کلونوسکپی برای شما داروی آرام بخش یا مسکن تجویز می شود.
برای اینکه پزشک بتواند دیواره داخلی روده را به وضوح مشاهده کند، روده شما باید کاملاً خالی باشد. برای تحقق این امر، قبل از کلونوسکپی رژیم غذایی خاصی توسط پزشک برای شما تجویز خواهد شد که شما موظف به اجرای آن خواهید بود.
گاهی برای بررسی دقیق تر بافت لایه های داخلی پوشاننده راست روده (رکتوم)، روده بزرگ (کولون) و روده کوچک (ایلئوم)، حین کلونوسکپی، بخش کوچکی از این بافت به عنوان نمونه برداشته شده و به آزمایشگاه فرستاده می شود. پزشک با بررسی نتایج قادر به تشخیص دقیقتر شدت و میزان گسترش بیماری خواهد بود.
- آندوسکوپی و آنتروسکوپی:
طی آندوسکوپی پزشک لوله ای باریک و انعطاف پذیر به نام آندوسکوپ که دوربینی بر سر آن متصل است را از طریق دهان به معده می فرستد. وی با استفاده از آندوسکوپ بافت داخلی مری، معده و ابتدای روده کوچک را مشاهده خواهد کرد.
طی آنتروسکوپی پزشک با استفاده از یک نوع آندوسکوپ با طول لوله طولانی تر، بافت داخلی نیمی از روده کوچک را مشاهده خواهد کرد.
قبل از انجام آندوسکوپی و آنتروسکوپی گلوی بی حس خواهد شد و برای تضمین آسایش، آرام بخش به شما تزریق خواهد شد.
برای اینکه پزشک بتواند دیواره داخلی مجرای گوارشی را به وضوح مشاهده کند، مجرای گوارشی باید کاملاً خالی باشد. برای تحقق این امر، قبل از انجام آندوسکوپی یا آنتروسکوپی رژیم غذایی خاصی توسط پزشک تجویز خواهد شد که شما موظف به اجرای آن خواهید بود.
- تست تشخیصی باریم انما:
طی این عکس برداری تشخیصی از شما خواسته خواهد شد که یک مایع گچی رنگ، حاوی باریم را بنوشید، سپس با استفاده از اشعه ایکس از مجرای گوارشی شما تصاویری تهیه می شود. با مصرف باریم انما، عکس بسیار واضح تری از مجرای گوارشی فوقانی به دست خواهد آمد.
درمان بیماری کرون
یک روش درمانی ثابت برای همه مبتلایان به بیماری کرون وجود ندارد. روش درمانی بر هر فرد نسبت به فردی دیگر بسته به وضعیت بیمار و ماهیت بیماری متفاوت می باشد. اهداف درمان کاهش التهاب، کنترل علایم، پیشگیری از عود بیماری و حفظ یک شرایط ثابت برای بیمار می باشد. دارو درمانی، استراحت دادن به روده و جراحی از انواع روش های درمانی مورد استفاده برای کنترل این بیماری می باشند. پزشک متخصص در کلینیک پور سینا حکیم با توجه به شرایط و وضعیت بیماری شما بهترین روش درمانی را برایتان تجویز خواهد کرد.
دارو درمانی:
داروها بسته به علایم شما تجویز خواهند شد. توجه داشته باشید که این داروها کاربردی برای درمان بیماری ندارند و صرفاً جهت کنترل علایم و عوارض بیماری به کار می روند.
بسته به شرایط بیمار و تشخیص پزشک از دو روش دارو درمانی استفاده می شود. در روش اول، درمان با داروهایی با دز ضعیف آغاز می شود. در روش دوم از همان ابتدای تشخیص بیماری داروهایی با دز قوی برای بیمار تجویز می شود.
داروهای ضد التهاب
این داروها اغلب اولین انتخاب درمانی برای بیماری التهابی روده می باشند و شامل موارد ذکر شده در ادامه می باشند.
- آمینوسالیسیلات ها:
سولفاسالازین (آزولفیدین) در بیماران مبتلا به کرون که روده بزرگ (کولون) را درگیر کرده باشد موثر می باشند. سردرد و اختلالات گوارشی از جمله عوراض این دارو محسوب می شوند.
5- آمینوسالیسیلات مانند مسالامین (آساکول، لیادلا، روآسا، کانسا و ….)، بالسالازید (کلازال) و السالازین (دیپنتوم) به هر دو شکل خوراکی، شیاف یا انما (تنقیه) موجود می باشند. شکل دارو، بر حسب این که بیماری التهابی روده چه محلی از روده را درگیر کرده باشد، تعیین می شود. مصرف این داروها به ندرت منجر به ایجاد عوارضی در کلیه ها و پانکراس می شود.
- کورتیکواستروئیدها:
این داروها که شامل پردنیزولون و هیدروکورتیزون هستند، معمولاً برای بیماری کرون که روش های درمانی دیگر در درمان آن موثر نبوده باشند تجویز می شود. این داروها از طریق خوراکی، تزریق داخل وریدی، تنقیه یا شیاف تجویز می شوند. شکل دارویی که برای شما تجویز خواهد شد بستگی به این دارد که بیماری التهابی روده چه بخشی از مجرای گوارشی را درگیر کرده باشد.
کورتیکواستروئیدها عوارض جانبی بسیار زیادی دارند از جمله این عوارض شامل، پف کردن صورت، رشد موهای زاید روی صورت، تعریق شبانه، بی خوابی و بیش فعالی هستند. عوارض بسیار جدی تر این بیماری شامل فشار خون بالا، دیابت، پوکی استخوان، آب مروارید، آب سیاه و افزایش احتمال ابتلا به انواع عفونت ها. این داروها معمولاً طولانی مدت تجویز نمی شوند.
داروهای سرکوب کننده سیستم ایمنی
این داروها نیز با هدف کاهش التهاب تجویز می شوند اما به صورت مستقیم منجر به درمان التهاب نمی شوند. این داروها سیستم ایمنی بدن را تحت تأثیر قرر می دهند و با کاهش پاسخ ایمنی بدن که منجر به آزاد شدن مواد شیمیایی التهاب زا در روده می شود، به صورت غیر مستقیم، منجر به کاهش التهاب می شوند. معمولاً تجویز ترکیبی از این داوها بهتر از فقط تجویز یک نوع آن عمل می کند. این داروها شامل موارد ذکر شده در ذیل می باشند.
- آزاتیوپرین (آزاسان، ایمورآن) و مرکاپتوپورین (پورینتول، پوریکسان):
این داروها پر استفاده ترین انواع داروهای کاهنده فعالیت دستگاه ایمنی بدن هستند که برای درمان بیماری التهابی روده استفاده می شوند. در صورتی که از این داروها استفاده می کنید باید به صورت منظم تحت نظارت پزشک باشید و در بازه های زمانی مشخص آزمایش خون بدهید تا عوارض مصرف دارو از جمله تأثیر آن بر کبد و پانکراس مشخص شود. دیگر عوارض جانبی این دارو شامل کاهش مقاومت بدن در برابر عفونت ها و احتمال بسیار کم بروز سرطان مانند سرطان پوست و لنفوما می باشد. قبل از شروع تجویز دارو یک آزمایش خون برای تشخیص توانایی بدن در تجزیه کردن دارو تجویز می شود. پزشک با بررسی نتایج این آزمایش احتمال کاهش تولید سلول های مسئول ایمنی بدن را پس از تجویز دارو تعیین کرده و همینطور در مورد دز مناسب دارو برای تجویز تصمیم گیری می کند.
- اینفلیکسیماب (رمیکاد)، آدالیمومب (هومیرا) و گلیموماب (سیمپونی):
این داروها، داروهای بیولوژیک خوانده می شوند، آن ها با اثر گذاری روی یک نوع پروتئین خاص که توسط سیستم ایمنی بدن تولید می شود عمل می کنند. این داروها برای افرادی تجویز می شوند که مبتلا به بیماری کرون متوسط رو به حاد هستند. اینفلکسیماب ها از طریق تزریق درون وریدی و دیگر انواع ذکر شده توسط تزریق زیر پوستی کاربرد دارند. این داروها ممکن است با دیگر انواع داروهای کاهنده فعالیت دستگاه ایمنی مانند آزاتیوپرین یا مرکاپتوپورین استفاده شوند.
برخی مردم با سابقه برخی بیماری های خاص قادر به استفاده از این داروها نمی باشند. در صورتی که شما سابقه توبرکلوسیز (نوعی عفونت باکتریایی که ریه ها را درگیر می کند)، عفونت قارچی یا هپاتیت ب را داشته باشید، حین درمان با این داروها ممکن است تشدید علایم بیماری را تجربه کنید. به همین علت پزشک قبل از تجویز این داروها احتمالاً سابقه ابتلا به این بیماری ها و احتمال ابتلا به عفونت های قارچی را نیز در شما بررس خواهد کرد.
این داروها همچنین به ندرت احتمال ابتلا به برخی از انواع سرطان ها از جمله لنفوما و سرطان پوست را افزایش می دهند.
- متوتریکسیت (روماتریکس):
این دارو که عمدتاً برای درمان سرطان، پسوریاسیز (نوعی عارضه پوستی) و روماتیسم مفصلی کاربرد دارد، گاهی برای افرادی که مبتلا به کرون می باشند اما دیگر انواع داروها برای درمان آن موثر نبوده است، به کار برده می شود. این دارو از طریق تزریق وارد بدن می شود. عوارض کوتاه مدت آن شامل حالت تهوع، خستگی، اسهال و به ندرت ذات الریه بسیار شدید، می باشند. و عوارض بلند مدت آن زخم کبد، سرطان و کاهش تولید سلول هایی که مسئول ایمنی بدن هستند، می باشد. در صورت مصرف این داروها باید به دقت به این عوارض توجه نشان دهید.
- ناتالیزوماب (تایسبری) و ودولیزوماب (انتی ویو):
این داروها مانع متصل شدن مولوکول های سلول های ایمنی (اینترگرین ها) به سلول های مخاط روده کوچک می شوند. آن ها برای افراد مبتلا به کرون که بیماری آن ها در سطح متوسط تا شدید است تجویز می شود.
ناتالیزوماب در مواقع نادر منجر به لوکوانسفالوپاتی مولتی فوکال می شود، عارضه ای که منجر به التهاب مغز شده و معمولاً منجر به مرگ یا فلج بسیار شدید می شود.
تأثیر گزاری ودولیزوماب اخیراً برای بیماری کرون تایید شده است. شیوه اثرگزاری آن دقیقاً مانند ناتالیزوماب می باشد اما به نظر می رسد که منجر به التهاب مغزی نمی شود.
- اوستکینوماب (ستلارا):
این دارو برای درمان پسوریاسیز استفاده می شود. مطالعات اثبات کرده اند، هنگامی که دیگر روش های درمانی در درمان بیماری کرون موثر نیستند، این دارو برای درمان بیماری کرون موثر می باشد.
آنتی بیوتیک ها
احتمالاً به منظور پیشگیری یا کنترل عفونت در صورت بروز تب در افراد مبتلا به کولیت اولسر، برایشان آنتی بیوتیک تجویز می شود. در بیماران مبتلا به کرون، آنتی بیوتیک ها می توانند منجر به درمان فیستول (کانال های غیر عادی بین دو عضو از بدن که در شرایط عادی نباید با هم ارتباط داشته باشند) و آبسه (محوطه ای پر از چرک) شوند.
محققان همچنین بر این باورند که آنتی بیوتیک ها منجر به کاهش باکتری های مضر روده کوچک و سرکوب سیستم ایمنی آن می شوند. آنتی بیوتیک ها ممکن است در کنار سایر داروها یا هنگامی که عفونت ایجاد شده باشد تجویز شوند. به عنوان مثال در بیماری کرون هنگامی که بیماری های مربوط به ناحیه مقعد بروز کند، آنتی بیوتیک برای بیمار تجویز می شود. هر چند هنوز اثر گزاری آنتی بیوتیک بر بیماری کرون، به وضوح اثبات نشده است.
آنتی بیوتیک هایی که به وفور تجویز می شوند شامل موارد زیر می باشند:
- مترونیدازول (فلاژیل):
مترونیدازول پرکاربردترین آنتی بیوتیک برای بیماری کرون می باشد. بی حسی و احساس سوزن سوزن شدن در دست ها و پاها، ضعف و درد ماییچه ها از عوارض این بیماری محسوب می شود. در صورتی در اثر استفاده از این دارو دچار عوارض فوق شدید، مصرف دارو را متوقف کرده و با پزشک خود تماس بگیرید. توجه داشته باشید که به هیچ عنوان نباید حین استفاده از این دارو از مشروبات الکلی استفاده کنید. در صورت ترکیب این دو با یکدیگر دچار حالت تهوع، استفراغ و لرز خواهید شد.
- سیپروفلاکسین (سیپرو):
این دارو منجر به بهبود علایم در برخی از افراد مبتلا به کرون می شود. مصرف این دارو امروزه به مصرف مترونیدازول ترجیح داده می شود. یکی از عوارض بسیار نادر این دارو پارگی تاندون می باشد احتمال بروز این عارضه با مصرف کورتیکواستروئیدها در کنار این دارو افزایش می یابد.
سایر داروها:
علاوه بر کنترل التهاب، برخی داروها ممکن است به تسکین علایم و نشانههای بیماری هم کمک کنند، اما همیشه قبل از مصرف هر نوع داروی بدون نسخه با دکتر مشورت کنید. بسته به شدت بیماری کرون، یک یا چندین مورد زیر برایتان تجویز خواهد شد:
ضداسهال:
مکملهای فیبری، مانند پودر سیلیوم (متاموسیل) یا متیل سلولوز (سیتروسل) با افزایش حجم مدفوع منجر به کاهش اسهال خفیف تا متوسط می شوند. برای اسهال شدید ممکن است لوپرامید (ایمودیوم) موثر باشد. قبل از مصرف کلیه داروهای ضد اسهال حتماً با پزشک خود مشورت کنید.
مسکنها:
برای درد خفیف، ممکن است استامینوفن (تیلنول، غیره) تجویز شود. هرچند، ایپوبروفن (ادویل، موترین IBو سایر داروها)، ناپروکسن سدیم (آلِو، آناپروکس) و دیکلوفناک سیدم (ولتارن، سولاراز) به احتمال زیاد علایم را بدتر میکنند و موجب وخامت بیماری هم میشوند.
مکملهای آهن: اگر خونریزی مزمن روده دارید، ممکن است دچار کمخونی فقر آهن شده باشید و به مکمل آهن نیاز داشته باشید.
آمپول ویتامین ب 12: بیماری کرون میتواند منجر به کمبود ویتامین ب12 شود. ویتامین ب 12 از بروز کم خونی جلوگیری می کند، به افزایش رشد و نمو عادی کمک می کند و برای عملکرد مناسب دستگاه عصبی ضروری است.
کلسیم و مکمل ویتامین د: بیماری کرون و استروئیدهایی که برای درمان آن به کار برده می شوند ممکن است منجر به افزایش احتمال ابتلا به پوکی استخوان شوند. برای پیشگیری از این عارضه ممکن است شما نیاز به مصرف مکمل کلسیم به همراه ویتامین د داشته باشید.
استراحت دادن به روده:
گاهی در صورتی که علایم بیماری کرون بسیار شدید باشد، شاید شما مجبور شوید برای چند روز به روده خود استراحت دهید و برای این منظور حدود چند روز تا چند هفته رژیم غذایی مایعات برای شما تجویز خواهد شد یا از مصرف هر گونه ماده غذایی منع خواهید شد. در خصوص این رژیم غذایی باید با پزشک خود مشورت کنید. در اکثر مواقع این روش درمانی موثر بوده و منجر به کاهش علایم التهابی روده می شود.
جراحی:
با این که با مصرف داروها بیماری کرون تا حدی قابل کنترل خواهد بود اما برخی از بیماران در نهایت برای کنترل بیشتر بیماری نیاز به جراحی خواهند داشت. جراحی در اکثر اوقات برای درمان موارد زیر به کار می رود:
- فیستول (مجرا یا کانال غیر عادی که موجب برقراری ارتباط بین دو عضو درون بدن شده یا یک عضو را به خارج از بدن متصل می کند)
- خونریزی غیر قابل کنترل از مجرای گوارشی
- انسداد روده کوچک
- عوارض جانبی ناشی از مصرف داروها که سلامتی شما را به خطر می اندازند.
- علایمی که با مصرف داروها بهبود نمی یابد.
این عمل جراحی بسته به شرایط بیمار و وضعیت بیماری از طرق گوناگونی قابل اجرا می باشد. پزشک با توجه به شرایط شما و وضعیت بیماری بهترین روش را برای شما در نظر خواهد گرفت. قبل از جراحی شما تحت بیهوشی کامل قرار می گیرید و احتمالاً حدود سه تا هفت روز بعد از جراحی باید در بیمارستان بستری شوید. حدود چهار تا شش هفته نیز بهبود کامل شما طول خواهد کشید.
برداشتن بخشی از روده کوچک یا روده بزرگ
هنگامی که بخشی از روده کوچک در اثر بیماری کرون دچار انسداد شده باشد پزشک از طریق عمل جراحی اقدام به برداشتن این قسمت از روده کوچک خواهد کرد و در صورتی که بیماری کرون روده بزرگ را درگیر کند، شما دچار انسداد یا فیستول ناشی از این بیماری شوید، پزشک بخش درگیر در روده بزرگ را نیز خواهد برداشت.
این عمل جراحی به دو شکل صورت می گیرد:
- لاپاراسکوپی: طی عمل لاپاراسکوپی، جراح چندین برش جراحی کوچک در شکم شما ایجاد می کند، سپس لوله ای بسیار ظریف دارای یک دوربین و چراق قوه کوچک در یک سر آن به نام لاپاراسکوپ را از طریق این برش های ایجاد شده وارد شکم شما می کند. دوربین موجود در سر لاپاراسکوپ تصاویر بزرگ شده ای از روده کوچک را به یک صفحه کامپیوتر می فرستد، سپس پزشک با کمک این تصاویر محل انسداد روده کوچک را تشخیص داده و از طریق برش های جراحی که قبلاً ایجاد کرده است ابزارهای جراحی مورد نیاز خود را وارد شکم می کند، بخش درگیر در روده را برداشته و دو انتهای روده را به یکدیگر متصل می کند.
- جراحی باز: طی این عمل یک برش جراحی بزرگ روی دیواره شکم شما ایجاد شده و بخش درگیر در روده کوچک برداشته می شود و دو سر آزاد روده به یکدیگر متصل می شوند.
برداشتن کل روده بزرگ (پروکتوکولکتومی) و ایلئوستومی: طی عمل جراحی پروکتوکولکتومی کل روده بزرگ و راست روده برداشته می شود سپس پزشک روده کوچک از طریق منفذی در دیواره شکم (ایلئوستومی) به محیط خارج از متصل می کند تا از این طریق مدفوع و مواد زاید راهی برای خروج از بدن داشته باشند برای این منظور یک کسیه مخصوص برای جمع آوری مدفوع به این منفظ متصل می شود.
مراقبت:
رژیم غذایی
گاهی ایجاد برخی تغییرات کوچک در رژیم غذایی منجر به کنترل علایم و کاهش عوراض بیماری کرون می شود. این تغییرات شامل:
- از مصرف نوشابه های گازدار خودداری نمایید.
- مصرف غذاهای پر چرب را کاهش دهید.
- مصرف فرآورده های لبنی را کاهش دهید.
- از مصرف مواد غذایی غنی از فیبر، انواع مغزها و آجیل ها، ذرت بو داده و پوست سبزیجات خودداری کنید.
- در صورتی که با مصرف غذاهای پر ادویه احساس ناراحتی کردید باید مصرف این گونه غذها را نیز کاهش دهید.
- مصرف مایعات را افزایش دهید.
- فهرستی از مواد غذایی روزانه خود تهیه کنید تا در صورت حساسیت به یک ماده غذایی خاص قادر به شناسایی آن باشید. و برای تعدیل رژیم غذایی خود حتماً با متخصص تغذیه در کلینیک پور سینا مشورت کنید.
- در صورتی که بدن شما قادر به جذب ویتامین های موجود در مواد غذایی نباشد، پزشک برای شما انواع ویتامین و مکمل های مورد نیاز را تجویز خواهد کرد. توجه داشته باشید که مصرف این مکمل های غذایی و ویتامین ها نباید به صورت سرخود باشد، حتماً قبل از مصرف آن ها با پزشک خود در کلینیک پور سینا حکیم مشورت کنید.
تغییر سبک زندگی:
با پیروی کردن از نکات زیر احتمال عود بیماری کرون را به حداقل می رسانید:
- حجم وعده های غذایی خود در طول روز را کاهش دهید.
- مصرف مواد غذایی غنی از فیبر به خصوص میوه ها و سبزیجات خام را کاهش داده و به جای آن میوه ها و سبزیجات بخار پز شده را به رژیم غذایی خود بیفزایید.
- میزان مصرف روزانه آب و مایعات را افزایش دهید.
- مصرف سیگار احتمال ابتلا به بیماری کرون را افزایش می دهد. در صورتی که شما مبتلا به بیماری کرون باشید و همزمان سیگار نیز مصرف کنید، علایم بیماری شما تشدید شده و احتمال انجام جراحی های گوناگون برای کنترل بیماری در شما افزایش خواهد یافت. در صورتی که مصرف سیگار را متوقف کنید، سلامت عمومی مجرای گوارشی شما افزایش یافته و سلامت عمومی بدن شما نیز تضمین خواهد شد.
- اضطراب و استرس در اکثر مواقع منجر به تشدید علایم کرون می شود. بهتر است انواع روش های کنترل استرس را یاد گرفته و آن ها را در زندگی روزمره خود اعمال کنید. ورزش کردن یکی از کاربردی ترین روش های کنترل اضطراب محسوب می شود. در این خصوص با پزشک خود مشورت کنید.
نکته: خوانندگان گرامی توجه داشته باشید که مطالب ارائه شده در این مقاله صرفاً جهت آگاهی شما می باشد و نه خود درمانی. قبل از هر گونه اقدام درمانی حتماً باید با پزشک متخصص خود در کلینیک پورسینا حکیم مشورت کنید.